Введение
Важнейшим направлением не только российского, но и мирового здравоохранения остается охрана здоровья женщины и ребенка. Несмотря на все усилия, наблюдается достаточно устойчивое повышение встречаемости экстрагенитальных заболеваний при беременности, а гестационный пиелонефрит является одним из частых соматических заболеваний у беременных [1, 2].
Гестационный пиелонефрит является одной из серьезнейших междисциплинарных проблем, так как данная патология находится на стыке множества специальностей и далеко не всегда достаточно эффективно поддается лечению. Является научно обоснованным положение о том, что в патогенезе данной нозологии ведущее место отводится иммунным механизмам. Накопленные довольно обширные данные по реакциям иммунной системы при повреждении почечной ткани патогенными или условно-патогенными микроорганизмами в последнее время часто пересматриваются [2, 3].
До настоящего времени остаются не до конца понятными механизмы циркулирования в кровотоке нейтрофилов при развитии острого почечного воспаления у беременных женщин, хотя прямое влияние активности нейтрофилов на воспалительный процесс является доказанным фактом. Основными функциями полиморфноядерных лейкоцитов являются цитотоксическое действие, фагоцитоз с последующим внутриклеточным перевариванием, для чего нейтрофилы при борьбе с патогенами используют высокотоксические радикалы кислорода и разнообразные гидролитические ферменты [4, 5].
Несмотря на интерес, проявляемый к изучению проблемы метаболической активности нейтрофилов у пациенток с гестационным пиелонефритом, а также эффективности терапии на разных триместрах беременности, следует признать, что многие аспекты данной проблемы остаются нераскрытыми [6].
В настоящее время быстрый рост антибиотикорезистентности патогенов и увеличение заболеваемости гестационным пиелонефритом вынуждают более подробно изучать роль и функционально-метаболическую активность нейтрофилов (ФМАН). Более глубокое исследование изменений активности полиморфноядерных лейкоцитов в ходе развития почечного воспаления у женщин в различные триместры беременности позволит объяснить причины особенностей течения болезни, делать точные прогнозы и, возможно, поменять принципы назначения медикаментозного лечения.
Цель исследования: изучение параметров ФМАН периферической крови при гестационном пиелонефрите в различные триместры беременности до и после лечения.
Материал и методы
Проведено исследование в соответствии с действующими в Российской Федерации нормативными документами, регламентирующими порядок проведения исследований с привлечением добровольцев. От всех участников исследования было получено добровольное информированное согласие. Выписка из протокола заседания независимого этического комитета № 2 от 17 февраля 2025 г.
В исследование были включены 155 женщин (средний возраст 25,1±4,3 года), из которых были сформированы 5 основных и 5 контрольных групп:
основные группы по 15 беременных пациенток в 1, 2 и 3-м триместрах с верифицированным диагнозом «гестационный серозный пиелонефрит», подтвержденным клиническими и лабораторно-инструментальными методами исследования, рандомизированных по возрасту, минимальному количеству сопутствующей патологии, наличию хронической сопутствующей патологии в стадии ремиссии, находившихся на лечении в урологическом отделении ОБУЗ «КОМКБ» в период 2018–2022 гг., из них 3 группы пациенток в 1, 2 и 3-м триместрах беременности соответственно (группы 1П, 2П, 3П) получали традиционное лечение гестационного пиелонефрита, 2 группы пациенток во 2-м и 3-м триместрах (группы 2И и 3И) в дополнение к традиционному лечению получили рекомбинантный интерферон (ИФН) α-2b c антиоксидантами;
контрольные группы: здоровые небеременные женщины (n=20), небеременные с диагнозом «острый пиелонефрит» (n=15) и 3 группы по 15 пациенток в 1, 2 и 3-м триместрах физиологической беременности без патологии почек (группы 1К, 2К и 3К).
Критерии включения в группу здоровых небеременных женщин: отсутствие гинекологической, урологической и соматической патологии, письменное согласие на участие в проводимых исследованиях.
Критерии включения женщин с гестационным пиелонефритом: первая одноплодная беременность, отсутствие акушерско-гинекологической патологии в анамнезе, вовлечение в процесс одной почки, переносимость использованных в исследовании фармакологических препаратов, письменное согласие на участие в проводимых исследованиях.
Критерии невключения/исключения: отказ от исследования, двусторонний пиелонефрит, многоплодная беременность, наличие гинекологической и хронической патологии в активной стадии, специфических и анафилактических реакций на получаемую терапию, отсутствие желания продолжать участвовать в исследовании.
Критериями диагностики пиелонефрита у исследуемых больных являлось1, 2: наличие синдрома системной воспалительной реакции (повышение температуры тела, озноб, увеличение частоты дыхательных движений, пульса); местная реакция организма (боли в поясничной области); повышение уровня лейкоцитов со сдвигом лейкоцитарной формулы влево в общем анализе крови; лейкоцитурия в общем анализе мочи; бактериологическое исследовании мочи с результатом более 104 КОЕ/мл.
Всем пациенткам основных групп была назначена инфузионно-дезинтоксикационная и антибактериальная терапия цефалоспоринами 4-го поколения согласно клиническим рекомендациям1 и стандартам оказания медицинской помощи: внутривенно, капельно, 2 р/сут в течение 10 дней. Часть пациенток дополнительно к базисной терапии (группы 2И и 3И) получали препарат рекомбинантного ИФН α-2b c антиоксидантами (Виферон®, иммуномодулирующий препарат с противовирусным действием, разрешенный у беременных со 2-го триместра беременности), по 1 суппозиторию 500 000 ME 2 р/сут ректально (каждые 12 ч) ежедневно в течение 10 сут.
Биологический материал (периферическая кровь), необходимый для определения параметров ФМАН, получали до начала и в конце лечения при выписке из стационара с достигнутыми признаками клинического купирования болезни.
Выделение нейтрофилов из периферической крови проводили на градиенте плотности фиколл-урографина (d=1,077). Их фагоцитарную способность оценивали по общепринятой методике, определяя фагоцитарное число (ФЧ), фагоцитарный индекс (ФИ) и индекс активности фагоцитоза (ИАФ) [7]. Активность кислород-зависимых систем нейтрофилов устанавливали на спектрофотометре по реакции восстановления нитросинего тетразолия (НСТ-тест), спонтанного (НСТ-сп.) и индуцированного неопсонизированным зимозаном (НСТ-ст. (н/з)) и опсонизированным зимозаном (НСТ-ст. (о/з)) с расчетом функционального резерва (коэффициента активации, КА) в ответ на стимуляцию неопсонизированным зимозаном (КАн) и опсонизированным зимозаном (КАо) и степени дискретности ответа на НСТ-ст. (н/з) и НСТ-ст. (о/з) (коэффициент опсонизации, КО) [8].
При работе с данными применяли методы описательной статистики. Определяли точечные оценки среднего (М), стандартного отклонения (m). Анализ принадлежности зарегистрированных значений рассматриваемых показателей к нормальному закону распределения осуществляли согласно рекомендациям графически (визуально) и с помощью критерия Шапиро — Уилка. Оценку статистической значимости различий показателей в рассматриваемых группах, представленных количественными метриками, осуществляли с помощью U-критерия Манна — Уитни и критерия Уилкоксона. За пороговое значение достоверности принимали уровень р≤0,05. В качестве инструментария применяли надстройку в Eхcel Atte Stat, версия 12.0.5 (Eхcel 2010).
Результаты исследования
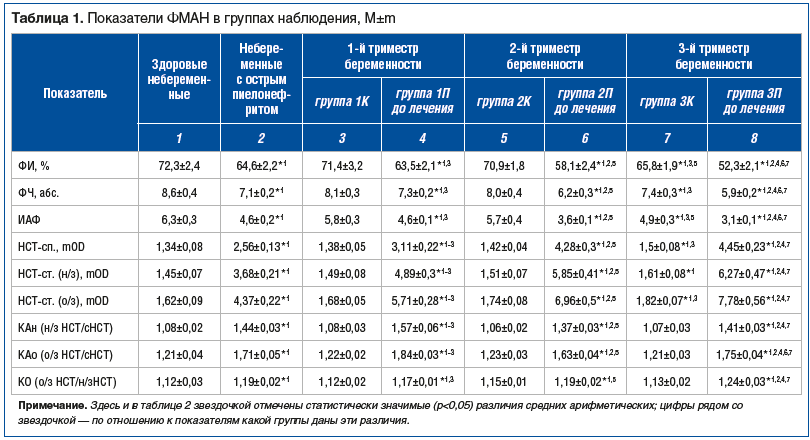
При изучении ФМАН в периферической крови женщин без патологии почек в 1-м и 2-м триместрах (группы 1К и 2К) беременности выявлено отсутствие нарушений функции и активности циркулирующих полиморфноядерных лейкоцитов. В 3-м триместре гестации (группа 3К) установлено снижение фагоцитарной активности нейтрофилов (ФЧ, ФИ и ИАФ) по отношению к показателям не только здоровых женщин, но и беременных в 1-м и 2-м триместрах (группы 1К и 2К). Кроме этого, выявлена активация кислород-зависимого метаболизма нейтрофилов (КЗМН), о чем свидетельствовало повышение НСТ-сп., НСТ-ст. (н/з) и НСТ-ст. (о/з). КАн, КОн и КО остались при этом без изменения (табл. 1).
У небеременных пациенток с острым пиелонефритом установлено снижение параметров нейтрофилов, характеризующих интенсивность и активность фагоцитоза (ФЧ, ФИ и ИАФ), и увеличение всех исследованных параметров КЗМН (см. табл. 1).

Параметры ФМАН периферической крови женщин с гестационным пиелонефритом в 1-м триместре (группа 1П) беременности не отличались от таковых у пациенток с острым пиелонефритом. А вот изучение КСМН выявило более значительную его активацию, о чем говорит большее в количественном отношении повышение, по сравнению с пациентками с острым пиелонефритом, всех параметров КСМН. Гестационный пиелонефрит во 2-м (группа 2П) и, особенно, в 3-м триместре (группа 3П) беременности обусловил еще более существенное по сравнению с 1-м триместром (группа 1П) подавление фагоцитарной активности нейтрофилов периферической крови (снижение ИАФ, ФЧ, ФИ), с одновременным большим увеличением всех изученных параметров КЗМН (см. табл. 1).
Базисное лечение пациенток с гестационным пиелонефритом в 1-м триместре беременности (группа 1П) нормализовало основные параметры фагоцитарной активности нейтрофилов (ФИ и ФЧ) и приближало ИАФ к его уровню у здоровых женщин, но не до их значений. То же лечение корригировало в сторону контрольной группы (здоровых женщин) практически все показатели КСМН, а функциональный резерв нейтрофилов в ответ на стимуляцию НСТ-ст. (н/з) (КАн) нормализовался (табл. 2).

У женщин с гестационным пиелонефритом во 2-м триместре (группа 2П после лечения) на уровне исходных значений остались параметры фагоцитарной активности нейтрофилов, близкие к уровню у здоровых женщин, но не до их значений, также приблизились к параметрам контроля основные показатели КСМН (НСТ-сп., НСТ-ст. (н/з), НСТ-ст. (о/з) и КАн), без изменения остались КАо и КО. Включение препарата рекомбинантного ИФН α-2b c антиоксидантами (Виферон®) в традиционную схему лечения гестационного пиелонефрита во 2-м триместре беременности (группа 2И) нормализовало ФИ, ИАФ и корригировало дополнительно остальные параметры ФМАН (см. табл. 2).
После традиционного базисного лечения гестационного пиелонефрита в 3-м триместре беременности (группа 3П после лечения) без изменений остались два показателя ФМАН — ФЧ и КО, а остальные параметры ФМАН циркулирующей периферической крови были приближены к показателям у здоровых женщин, но не до их значений. Дополнительное использование препарата Виферон® (группа 3И) дополнительно нормализовало ФИ и приближало к параметрам контроля остальные исследованные показатели ФМАН, оставляя без изменений степень дискретности ответа нейтрофилов на НСТ-ст. (н/з) и НСТ-ст. (о/з) (КО) (см. табл. 2).
Таким образом, из 9 исследованных параметров ФМАН у пациенток с гестационным пиелонефритом в различные триместры беременности на момент поступления в клинику не соответствовали норме все 9 (100%) показателей. После комплексного базисного лечения, включающего в себя инфузионно-дезинтоксикационную и антибактериальную терапию цефалоспоринами 4-го поколения, в 1-м триместре беременности нормализованы оказались 33,3% показателей, корригированы в сторону параметров у здоровых женщин, но не до их значений — 66,7% (табл. 3).

Во 2-м триместре беременности после базисного лечения из измененных показателей скорригированы в сторону параметров групп контроля, но не до их значений 44,4% параметров ФМАН, остались без изменений 55,6% показателей. Включение рекомбинантного ИФН α-2b c антиоксидантами в традиционную терапию гестационного пиелонефрита во 2-м триместре гестации нормализовало 22,2% параметров ФМАН и корригировало в сторону параметров контроля, но не до их значений 77,8% параметров (см. табл. 3).
Базисная терапия гестационного пиелонефрита в 3-м триместре из измененных показателей приближала к показателям здоровых женщин, но не до их значений 77,8% параметров, оставив без изменения 22,2% параметров. Включение в традиционное лечение гестационного пиелонефрита в 3-м триместре беременности препарата рекомбинантного ИФН α-2b c антиоксидантами нормализовало 11,1% и корригировало в сторону параметров контроля, но не до их значений 77,8% показателей ФМАН и оставило без изменений 11,1% (см. табл. 3).
Таким образом, в отличие от первых периодов физиологической беременности, в 3-м триместре снижается фагоцитарная активность нейтрофилов периферической крови с одновременной активацией кислородзависимого метаболизма, при этом функциональный резерв и степень дискретности их ответа остались без изменения. У небеременных и беременных пациенток с пиелонефритом установлено значительное снижение параметров нейтрофилов, характеризующих интенсивность и активность фагоцитоза, и увеличение всех исследованных параметров КЗМН.
На основании полученных данных можно сделать вывод о значительных нарушениях нейтрофильной части звена врожденного иммунитета, которые можно рассматривать как существенную часть иммунного воспаления во всех периодах беременности при гестационном пиелонефрите, особенно во 2-м и 3-м триместрах. Комплексное базисное лечение нормализовало или корригировало все параметры ФМАН в 1-м триместре, но оказалось недостаточно эффективным во 2-м и 3-м триместрах, что свидетельствует о необходимости на этих стадиях беременности при гестационном пиелонефрите применения иммуномодулирующей фармакотерапии. Применение препарата Виферон® оказалось более эффективным в коррекции нарушений показателей ФМАН периферической крови. Одновременно следует отметить, что данные результаты предопределяют изменение парадигмы лечения гестационного пиелонефрита и дальнейшие поиски средств и способов нормализации функциональной активности полиморфноядерных лейкоцитов периферической крови.
Обсуждение
При беременности нейтрофилы переходят в состояние постоянной, но строго контролируемой предактивации. Эта физиологическая перестройка начинается уже с 1-го триместра и включает два основных процесса: количественный и качественный. Во-первых, под влиянием гормонов беременности происходит естественное увеличение количества нейтрофилов в крови. Во-вторых, меняется их метаболическая активность и функциональный статус: они находятся в состоянии повышенной готовности, что выражается в усиленной способности к фагоцитозу, повышенном базальном уровне образования активных форм кислорода (АФК) и большей склонности к образованию нейтрофильных внеклеточных ловушек. Физиологический смысл этой перестройки — компенсировать естественное снижение клеточного иммунитета и защитить мать и плод от инфекций.
Закономерность изменений напрямую зависит от срока гестации. В 1-м триместре перестройка только начинается, уровень нейтрофилов плавно растет. Во 2-м триместре их метаболическая и функциональная активность достигает своего пика. В 3-м триместре количество нейтрофилов остается высоким, но могут появляться признаки функционального «истощения» после длительной активации, что делает иммунный ответ менее эффективным.
Во время физиологической гестации активность врожденного иммунитета (клетки миелоидного происхождения, цитокиновая и комплементарная системы) возрастает, повышая таким образом устойчивость матери и плода к патогенам, и беременность выступает в качестве своеобразного системного воспаления, при котором гранулоциты занимают одно из ведущих мест [9].
В настоящее время остается не до конца изученным взаимодействие между нейтрофилами и патогенными и непатогенными агентами, лежащее в основе иммунологической защиты макроорганизма. Полиморфноядерные лейкоциты являются первой линией защиты от инфекционных патогенов как в мочевыводящей системе, так и в организме в целом. Гестационный острый и хронический пиелонефрит не является исключением. Доминирующим подклассом миелоидных клеток периферической крови являются нейтрофилы, имеющие большое значение в функционировании врожденного звена иммунитета. Образуясь и созревая в костном мозге, нейтрофилы в количестве до 100 млрд ежесуточно высвобождаются в периферическую кровь, проникают в ткани, опосредуя иммунные реакции против микробных агентов. Снижение уровня или нарушение функции полиморфноядерных лейкоцитов, вне зависимости от того, наследственные они или приобретенные, приводят к неполноценной элиминации патогена с последующей хронизацией и возникновением рецидивов инфекций, угрожающих жизни матери и ребенка [10].
При начинающемся воспалительном процессе в почках нейтрофилы являются первыми иммунокомпетентными клетками, встречающими все патогены после прохождения ими эпителиальных барьеров. Размножение патогенов в почке/почках, как и в других тканях, приводит к высвобождению сигнальных молекул, которые распознаются нейтрофилами через Toll-подобные, G-белковые и иммунные рецепторы. Посредством получения такого сигнала нейтрофилы перемещаются из кровеносного русла к месту заражения и приступают к процессу фагоцитоза инфекционных агентов. Для их эффективного уничтожения данными клетками используется комбинация из биологически активных пептидов, АФК, компонентов цитотоксических гранул, формирования внеклеточных ловушек нейтрофилов NETs [11, 12].
Существуют многочисленные механизмы врожденного иммунитета, но одним из наиболее важных в защите организма от патогенов мочеполового тракта выступает фагоцитоз. Это связано с тем, что он направлен на элиминацию факторов, нарушающих внутреннюю среду организма, и недостаточность нейтрофилов является важнейшим фактором патогенеза воспалительного урологического заболевания. Фагоцитарные реакции удаляют инфекционные агенты и их факторы вирулентности, нарушающие гомеостаз мочеполового тракта, за счет повышения взаимодействия клеточного и гуморального звеньев иммунитета, что предотвращает повреждение клеток почек. Большинство накопленных фактов говорят об ингибировании фагоцитарной активности нейтрофилов, что, собственно, также является важнейшим фактором патогенеза острого и хронического пиелонефрита, так как при этом наблюдается персистенция бактерий, вызывающих и поддерживающих воспалительный процесс в почке. Кроме этого, длительная антибактериальная терапия приводит к нарушению ФМАН [13, 14].
Как показало наше исследование, наиболее выраженные нарушения функции полиморфноядерных лейкоцитов при гестационном пиелонефрите наблюдались во 2-м и 3-м триместрах беременности. При этом имело место снижение активности и интенсивности фагоцитоза на фоне увеличения кислород-зависимой метаболической активности нейтрофилов. Полученные нами данные подтверждаются и другими работами, в которых говорится, что дисфункция полиморфноядерных лейкоцитов есть не что иное, как проявление одного из ключевых механизмов гестационного пиелонефрита на фоне беременности, особенно во 2-м и 3-м триместрах. Процесс, при котором фагоцитарная активность снижается на фоне усиления кислород-зависимого метаболизма, отражает состояние функционального истощения и глубокой дисрегуляции иммунной системы [15].
Особенность 2-го и 3-го триместров, продемонстрированная в нашей работе, не противоречит полученным ранее данным. Исследования, непосредственно посвященные пиелонефриту у беременных, такие как работа J.B. Hill et al. [16], показывают, что сыворотка крови женщин именно в эти сроки содержит максимальные уровни цитокинов, которые и катализируют нейтрофилы на гиперактивацию оксидативного взрыва, параллельно нарушая их хемотаксис и фагоцитоз.
Таким образом, нейтрофильные гранулоциты являются одними из ключевых клеток в запуске развития и разрешения гестационного пиелонефрита, их роль в патогенезе заболевания несомненна, но она требует дальнейшего изучения.
Выявленная нами в показателях ФМАН недостаточная коррекция нарушений после традиционного лечения гестационного пиелонефрита доказывает целесообразность применения во 2-м и 3-м триместрах с самого начала лечения иммунокорригирующей терапии, в задачи которой входит нормализация фагоцитарной и секреторной активности моноцитов и нейтрофилов. Для этих целей подходит комбинация рекомбинантного ИФН α-2b c антиоксидантами (витамин С и Е) — препарат Виферон®. Наличие в препарате рекомбинантного ИФН α-2b антиоксидантов с доказанной клинической эффективностью и безопасностью (витамины Е, С, которые обладают выраженными противовоспалительными, мембраностабилизирующими, а также регенерирующими свойствами) уменьшает необходимую дозу рекомбинантного ИФН α-2b в составе препарата, способствует синтезу эндогенных ИФН в организме пациента, уменьшает выраженность процессов перекисного окисления липидов в очаге воспаления. При его применении происходит стимуляция фагоцитарной функции нейтрофилов в очагах поражения, что позволяет повысить эффективность собственного иммунного ответа организма на патогенные микроорганизмы. Также рекомбинантный ИФН α-2b c антиоксидантами нормализует метаболическую активность нейтрофилов — например, при дополнении базисного лечения препаратом Виферон® отмечаются активация кислород-зависимого метаболизма нейтрофилов и восстановление их адаптационных возможностей.
Таким образом, полученные нами сведения говорят о важности изучения параметров ФМАН у пациенток с гестационным пиелонефритом, что поможет в разработке новых подходов к прогнозированию течения данного заболевания, в характеристике степени тяжести воспалительных поражений паренхимы почки, мониторинге эффективности терапии, а также в поиске методов, регулирующих функционально-метаболическую активность полиморфноядерных лейкоцитов.
Заключение
Подтверждено прямое неоднозначное участие нейтрофилов в патогенезе гестационного пиелонефрита в различные триместры беременности. Установлено, что базисная терапия нуждается в изменении протоколов лечения, особенно во 2-м и 3-м триместрах гестации, в связи с отсутствием нормализации ФМАН. Доказана эффективность включения рекомбинантного ИФН α-2b c антиоксидантами в традиционное лечение гестационного пиелонефрита во 2-м и 3-м триместрах беременности.
1Клинические рекомендации. Инфекция мочевых путей при беременности. 2022. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/recomend/719 (дата обращения: 03.09.2025).
2Клинические рекомендации. Острый пиелонефрит. 2024. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/view-cr/9 (дата обращения: 03.09.2025).