Введение
В возрасте 40 лет организм начинает претерпевать значительные изменения, связанные с естественным старением и снижением функциональности различных систем. В этом возрасте повышается риск развития хронических заболеваний, которые на ранних стадиях часто протекают бессимптомно [1]. Именно поэтому регулярные медицинские осмотры и внимательное отношение к своему здоровью становятся особенно важными. Избыточное накопление жировой ткани в организме и, как следствие, ожирение часто встречаются после 40 лет и давно перешли из разряда чисто косметических проблем в статус серьезного медико-биологического вызова [2]. Представляя собой сложный комплекс метаболических нарушений, ожирение играет важную роль в развитии множества состояний, предшествующих болезням, а также заболеваний, связанных со старением, что негативно сказывается на качестве и продолжительности жизни [3, 4]. Глубокое понимание взаимосвязей между ожирением и этими заболеваниями необходимо для разработки эффективных методов профилактики и лечения.
Ожирение неразрывно связано с нарушениями углеводного и липидного обмена [5–7]. Резистентность клеток к инсулину, в большинстве случаев сопровождающая ожирение, провоцирует гиперинсулинемию и, как следствие, развитие сахарного диабета 2 типа (СД2) [8]. Накопление избыточного количества жиров в печени способствует возникновению метаболически ассоциированной жировой болезни печени (МАЖБП), которая способна привести к развитию неалкогольного стеатогепатита и в конечном итоге цирроза. Дисбаланс липидного профиля, проявляющийся в повышении содержания триглицеридов и снижении концентрации липопротеинов высокой плотности, повышает риск развития атеросклеротических изменений и заболеваний сердечно-сосудистой системы.
Ожирение связано с хроническим воспалением слабой степени выраженности [9]. Жировые клетки, особенно в висцеральной области, производят провоспалительные цитокины, такие как фактор некроза опухоли α и интерлейкин 6, которые способствуют развитию инсулинорезистентности и нарушению функции эндотелия. Кроме того, для ожирения характерен повышенный уровень окислительного стресса, вызванный дисбалансом между образованием и нейтрализацией свободных радикалов. Окислительный стресс повреждает клеточные структуры, усиливает воспаление и способствует развитию хронических заболеваний. Ожирение тесно связано с развитием предшествующих различным заболеваниям состояний, таких как метаболический синдром и предиабет. Комплекс метаболических нарушений, характеризующийся избыточным отложением жира в области живота, снижением чувствительности к инсулину, отклонениями в липидном профиле и высоким артериальным давлением, существенно увеличивает вероятность развития СД2, болезней сердца и сосудов, а также некоторых онкологических заболеваний. Состояние предиабета, определяемое как нарушение усвоения глюкозы или повышенная ее концентрация в крови натощак, предшествует СД2. На фоне ожирения прогрессирует атеросклероз, что может привести к развитию ишемической болезни сердца, инсульту и другим осложнениям со стороны сердечно-сосудистой системы. [10]. Воспаление и окислительный стресс, вызванные ожирением, приводят к повреждению нейронов и способствуют развитию нейродегенеративных заболеваний. При избыточной массе тела и ожирении повышается нагрузка на суставы, что ускоряет развитие остеоартроза. Кроме того, ожирение увеличивает вероятность развития некоторых видов рака, включая рак молочной железы, толстой кишки и эндометрия.
Цель исследования: оценить взаимосвязь ожирения и нарушений соматического домена.
Материал и методы
В основу методологии исследования положены научно-практические принципы, разработанные экспертами ФГБОУ ВО ВГМУ им. Н.Н. Бурденко Минздрава России. Практическая часть исследования реализовывалась на базе центра профилактической медицины этого университета в период с января 2017 г. по декабрь 2024 г.
Обследованы 100 женщин в возрасте 40 лет. Изучали характеристики соматического здоровья: антропо-метрические данные (рост, массу тела, индекс массы тела (ИМТ), соотношение обхвата талии к обхвату бедер), систолическое и диастолическое артериальное давление (АД), пульс, общий анализ крови, нейтрофильно-лимфоцитарное соотношение и тромбоцитарно-лимфоцитарное соотношение, биохимические показатели, параметры эхокардиографии, показатели, полученные с помощью специализированной программы «Кардиовизор» («Салюсмед», Россия), среднюю взвешенную вариацию ритмограммы при суточном мониторировании электрокардиограммы), медикаментозную терапию, характеристики опорно-двигательного аппарата на основании анализа оценки по шкалам FRAIL и Катца, силы сжатия руки, данных опросника SARC-F, показателей биоимпедансометрии (фактический и биологический возраст). Состояние сенсорной системы оценивали на основании результатов комплексного офтальмологического обследования, когнитивной системы — по результатам теста MMSE, психологической — по данным оценки по шкале Бека и шкале астенического состояния, нутритивной — по результатам краткой оценки питания (MNA).
Статистическую обработку данных осуществляли с использованием программного пакета StatTech версии 4.8.0 (ООО «Статтех», РФ). Соответствие распределения количественных параметров нормальному закону определяли с использованием критерия Колмогорова — Смирнова. Для количественных переменных, имеющих нормальное распределение, приводились средние значения (M) и стандартные отклонения (SD). Для оценки репрезентативности средних значений указывали границы 95% доверительного интервала (95% ДИ). В случаях, когда распределение отличалось от нормального, количественные характеристики представляли в виде медианы (Me) и интерквартильного размаха [Q1; Q3]. Категориальные переменные описывали путем указания абсолютных и относительных частот. Для определения 95% ДИ пропорций использовали метод Клоппера — Пирсона.
Результаты и обсуждение
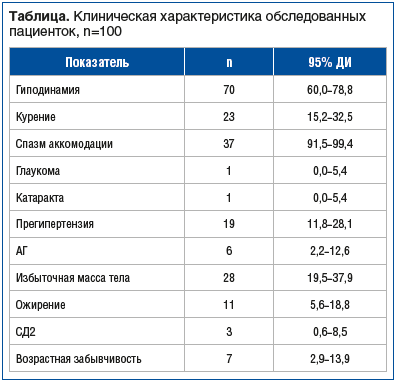
Анализ представленных данных позволяет выделить ряд факторов, потенциально оказывающих влияние на состояние здоровья пациенток обследованной группы (см. таблицу).

Высокая распространенность гиподинамии (70%) свидетельствует о низкой физической активности большинства участниц исследования, что является значимым фактором риска развития сердечно-сосудистых заболеваний, метаболического синдрома и другой патологии. Обращает на себя внимание, что 95% ДИ для данного показателя достаточно узок (60,0–78,8), что говорит о высокой точности полученной оценки.
Распространенность курения в исследуемой группе составила 23%. Известно, что курение представляет собой существенный фактор риска для здоровья. Курение ассоциировано с повышенным риском развития заболеваний органов дыхания, сердечно-сосудистой системы, онкологических заболеваний и другой патологии. Важно отметить, что 95% ДИ для данного показателя составляет 15,2–32,5, что указывает на возможную вариативность распространенности курения в популяции [12, 13].
У 37% обследованных был выявлен спазм аккомодации. Этот показатель может указывать на значительную нагрузку на зрительный аппарат, вероятно, связанную с работой за компьютером или с другими видами деятельности, требующими длительной фиксации взгляда на близком расстоянии. Низкую распространенность глаукомы и катаракты (по 1% для каждой патологии) можно объяснить относительно молодым возрастом обследованных, поскольку известно, что данные заболевания чаще встречаются у людей более старшего возраста.
Высокая распространенность прегипертензии (19%) и наличие АГ у 6% обследованных указывают на потенциальные проблемы с сердечно-сосудистой системой у значительной части участников исследования.
У 28% обследованных была избыточная масса тела, а у 11% — ожирение и, соответственно, повышен риск развития метаболического синдрома, СД2 и других заболеваний, связанных с избыточной массой тела. Низкая распространенность СД2 (3%) может быть связана с молодым возрастом пациенток.
Возрастная забывчивость была отмечена у 7% обследованных, что требует дальнейшего изучения для выявления возможных причин и факторов риска развития этого состояния.
Продемонстрирована взаимосвязь между прегипертензией и ожирением в исследуемой группе. Анализ показал, что среди лиц без ожирения прегипертензия не выявлена у 70 (70% всех обследованных), в то время как среди лиц с метаболическими нарушениями (n=30), прегипертензия выявлена у 19 (19% всех обследованных) человек. Это может свидетельствовать о сильной взаимосвязи между данными факторами.
Полученные данные свидетельствуют о выраженной взаимосвязи между ожирением и АГ. В группе пациентов без ожирения АГ не была выявлена ни в одном случае, в то время как среди лиц с ожирением АГ была диагностирована у 54,5%. Статистический анализ подтверждает значимость выявленных различий (p<0,001), что указывает на высокую вероятность того, что наблюдаемая связь между ожирением и АГ неслучайна. Данный результат подчеркивает важность учета фактора ожирения при оценке риска развития АГ. Полученные данные позволяют предположить, что ожирение является значимым фактором риска развития АГ. Пациентам с ожирением следует уделять особое внимание мониторингу АД и принятию мер по снижению массы тела, если это необходимо.
В группе лиц без ожирения предиабет не был выявлен ни в одном случае, в то время как среди лиц с ожирением предиабет был диагностирован у 45,5%. Эти данные подчеркивают важность контроля массы тела для профилактики развития предиабета. Ожирение, как известно, является одним из основных факторов риска развития инсулинорезистентности, которая лежит в основе патогенеза предиабета и, впоследствии, СД2. Отсутствие предиабета у лиц без ожирения может быть связано с более высокой чувствительностью к инсулину и, как следствие, более эффективным метаболизмом глюкозы. В то же время избыточное накопление жировой ткани, особенно в висцеральной области, при ожирении приводит к нарушению метаболических процессов и увеличению риска развития инсулинорезистентности [14].
В группе людей без ожирения случаи СД2 отсутствовали, в то время как в группе с ожирением у 27,3% участников диагностировано это заболевание. Это подчеркивает значительное влияние ожирения на увеличение риска развития СД2. Статистическая значимость (p<0,05) указывает на то, что наблюдаемая разница между группами не случайна, а обусловлена связью между ожирением и диабетом. Вероятность того, что такая разница возникла бы случайно, крайне мала, что подтверждает причинно-следственную связь. Отсутствие СД2 в группе без ожирения и наличие СД2 в группе с ожирением подчеркивает важность поддержания здорового веса для профилактики диабета. Избыточная масса тела и ожирение являются факторами риска, способствующими развитию инсулинорезистентности и, как следствие, СД2. Полученные данные согласуются с общепринятыми медицинскими знаниями о связи между ожирением и СД2. Результаты исследования подтверждают необходимость активной профилактики ожирения, особенно в группах риска, для снижения заболеваемости СД2.
При анализе астенического синдрома в зависимости от наличия ожирения не было выявлено статистически значимых различий между группами (p=0,449). В группе пациентов без ожирения астения отсутствовала у 85 (95,5%) человек (95,5%), а присутствовала — лишь у 4 (4,5%). В группе с ожирением отсутствие астении отмечалось у 10 (90,9%) пациенток, а наличие — у 1 (9,1%). Полученные результаты свидетельствуют о том, что ожирение не оказывает существенного влияния на вероятность развития астенического синдрома в исследуемой выборке. Однако стоит отметить относительно небольшое количество пациенток в группе с ожирением, что могло повлиять на статистическую мощность анализа. Несмотря на отсутствие статистической значимости, наблюдается тенденция к более высокой частоте астении в группе с ожирением (9,1% против 4,5%), что может быть связано с метаболическими нарушениями, сопутствующими ожирению, такими как инсулинорезистентность, дислипидемия и хроническое воспаление. Для более точной оценки влияния ожирения на развитие астении необходимы дальнейшие исследования с большим объемом выборки и учетом дополнительных факторов, таких как возраст, пол, сопутствующие заболевания и образ жизни пациентов. Также целесообразно проведение более детального анализа различных аспектов астении (физической, умственной, мотивационной) в зависимости от степени ожирения [15].
Проведенный анализ показал, что в российской популяции ожирение наиболее сильно коррелирует с избыточным потреблением алкоголя, компонентами метаболического синдрома, включая гипергликемию, нарушения липидного обмена и, особенно, с гипертонической болезнью [5, 7, 16, 17]. В последние годы в России отмечается устойчивый рост распространенности ожирения, метаболических нарушений, СД и АГ, представляющих собой взаимосвязанные факторы риска [16].
У всех пациенток с СД2, участвовавших в исследовании, на момент его начала наблюдались декомпенсация углеводного обмена, абдоминальное ожирение, дислипидемия атерогенного типа и недостаток витамина D [18].
Почти у каждого пятого россиянина (19,3%) в возрасте от 20 до 79 лет есть признаки предиабета, а у 5,4% диагностирован СД2, при этом более чем у половины (54%) пациентов это заболевание ранее не диагностировалось.
Полученные данные станут основой для разработки обновленной национальной программы профилактики и лечения СД2 в Российской Федерации [18, 19]. Профилактические медицинские осмотры и диспансеризация направлены на решение следующих задач:
предотвращение развития и раннее выявление (скрининг) хронических неинфекционных заболеваний (ХНИЗ), являющихся основной причиной инвалидности и преждевременной смертности среди населения Российской Федерации;
определение факторов риска их возникновения, таких как:
-
повышенное АД;
-
высокий уровень холестерина в крови;
-
повышенная концентрация глюкозы в крови натощак;
-
курение табака;
-
употребление алкоголя;
-
несбалансированное питание;
-
недостаточная физическая активность;
-
избыточная масса тела или ожирение;
-
употребление наркотических и психотропных веществ без назначения врача;
-
определение группы здоровья;
-
выбор необходимых профилактических, лечебных, реабилитационных и оздоровительных мероприятий для граждан с ХНИЗ и/или факторами риска их развития и граждан, не имеющих данных заболеваний;
-
профилактические консультации для граждан с ХНИЗ и факторами риска их развития;
-
формирование групп диспансерного наблюдения для граждан с ХНИЗ и другими заболеваниями (состояниями), включая лиц с высоким и очень высоким сердечно-сосудистым риском [20].
Заключение
Ожирение — серьезный фактор риска развития предболезней и возраст-ассоциированных заболеваний. Понимание механизмов, связывающих ожирение и патологию, необходимо для разработки эффективных стратегий профилактики и лечения. Интегративный подход, включающий в себя изменение образа жизни, медикаментозную терапию и раннее выявление и лечение предболезней, имеет решающее значение для улучшения здоровья и качества жизни стареющего населения. Комплексный подход к терапии и предупреждению ожирения предполагает не просто коррекцию привычного образа жизни с помощью диеты и упражнений, но и индивидуально подобранное медикаментозное воздействие, ориентированное на коррекцию специфических метаболических дисфункций. Своевременная диагностика и лечение состояний, предшествующих болезни, например метаболического синдрома, предиабета и МАЖБП, играет решающую роль в предотвращении развития ряда заболеваний и их осложнений.