Введение
Дисменорея — одна из наиболее распространенных жалоб среди женщин репродуктивного возраста, включая подростков. По данным российских клинических рекомендаций Минздрава России (2024), она наблюдается у 45–95% женщин и 93% подростков. При этом до 20% страдают тяжелой формой, сопровождающейся снижением активности, пропусками учебы, временной нетрудоспособностью, ухудшением психоэмоционального состояния [1].
Современная клиническая практика требует от врача четкой дифференциации первичной и вторичной дисменореи, выбора адекватной схемы терапии и, при необходимости, своевременного привлечения специалистов смежных профилей. Настоящий обзор сфокусирован на российской позиции по диагностике и лечению дисменореи у подростков и взрослых, с сопоставлением ее с международными рекомендациями Американского колледжа акушеров и гинекологов (The American College of Obstetricians and Gynecologists, ACOG) и Североамериканского общества подростковой и детской гинекологии (The North American Society for Pediatric and Adolescent Gynecology, NASPAG) [2].
Классификация и патогенез: единая основа
Как в отечественных, так и в зарубежных клинических руководствах дисменорея классифицируется на первичную и вторичную формы. Первичная дисменорея определяется как циклический болевой синдром, возникающий во время менструации при отсутствии установленных органических изменений. Ключевым патогенетическим механизмом считается избыточная продукция простагландинов, преимущественно PGF2α, в эндометрии в фазу его отторжения, что приводит к усиленной сократительной активности миометрия, ишемии и, как следствие, болевому синдрому [3]. Вторичная дисменорея ассоциирована с наличием гинекологических заболеваний, таких как эндометриоз, миома матки, воспалительные заболевания органов малого таза, а также врожденные аномалии развития матки и влагалища.
Следует подчеркнуть, что в российских клинических рекомендациях отдельное внимание уделяется подростковой популяции, у которой органические причины болевого синдрома могут длительное время оставаться невыявленными. Это, в частности, обусловлено морфологическими особенностями течения патологии в пубертатном возрасте, включая наличие так называемых «атипичных» форм эндометриоза [4].
Диагностический подход: осторожность и системность в российской практике
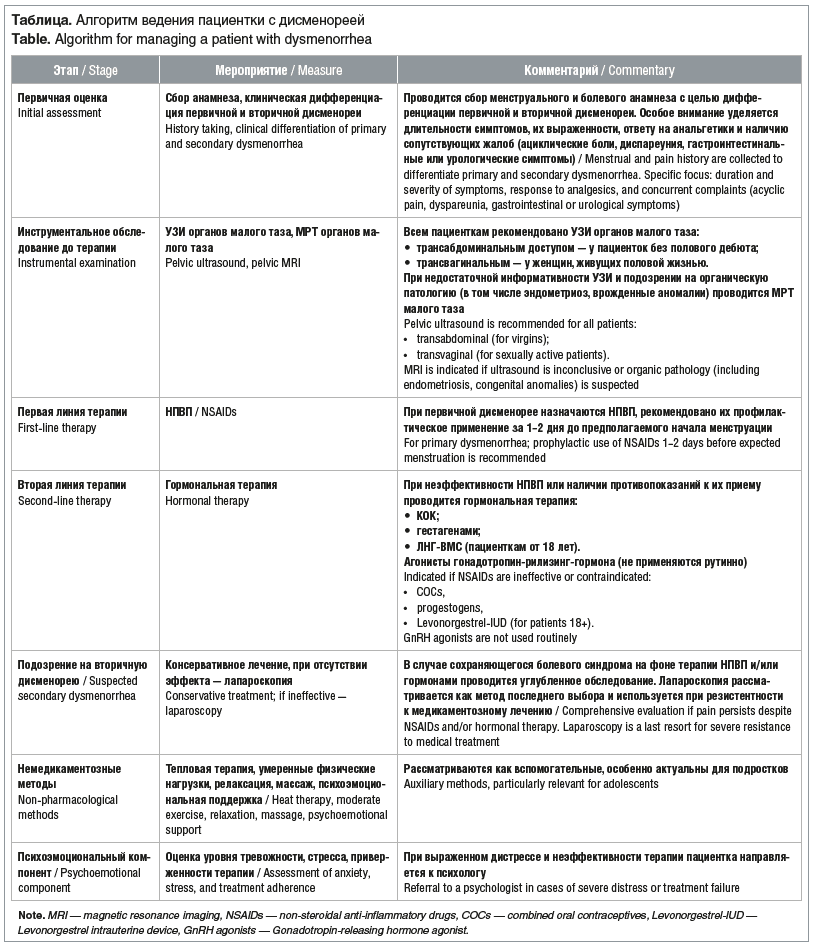
В отечественной клинической практике применяется поэтапный и осторожный подход к диагностике. В соответствии с рекомендациями Минздрава России (2024) при обращении подростков с жалобами на выраженный менструальный болевой синдром обязательным является проведение первичного клинико-анамнестического обследования, а также ультразвукового исследования (УЗИ) органов малого таза до назначения терапии1.
Для девушек, не живущих половой жизнью, рекомендовано трансабдоминальное УЗИ; трансвагинальный доступ используется только у взрослых пациенток или подростков с половым дебютом. Магнитно-резонансная томография (МРТ) малого таза показана при подозрении на эндометриоз или врожденные аномалии при неинформативности УЗИ.
В отличие от этого американские гайдлайны ACOG и NASPAG (2023–2024 гг.) допускают начало эмпирической терапии без предварительного УЗИ при типичной клинической картине первичной дисменореи2 [2]. Обследование проводится лишь при отсутствии эффекта от терапии в течение 3–6 мес., что объясняется стремлением к снижению барьеров для подростков в доступе к лечению.
Эндометриоз у подростков: особенности клиники и стратегии диагностики
Эндометриоз у подростков нередко имеет атипичное клиническое течение, что значительно затрудняет его раннюю диагностику. Помимо выраженной дисменореи, у значительной части пациенток выявляются сопутствующие гастроинтестинальные симптомы (вздутие, боли при дефекации, запоры или диарея — у 56%), урологические проявления (учащенное мочеиспускание, дизурия, гематурия — у 52%), диспареуния и ациклические боли внизу живота. Дополнительно описывается ассоциация с мигренями, что, вероятно, связано с явлениями центральной сенситизации, характерной для хронической тазовой боли [4, 5].
В отечественной клинической практике при подозрении на эндометриоз у подростков преобладает выжидательная тактика. При наличии болевого синдрома предпочтение отдается длительному консервативному лечению, тогда как хирургическое вмешательство (лапароскопия) рассматривается как метод последнего выбора и применяется, как правило, при резистентности к медикаментозному лечению1.
Между тем, согласно данным отечественных исследований, эндометриоз верифицируется у 62–75% подростков, перенесших лапароскопию по поводу хронической тазовой боли и/или дисменореи, а также у 70% пациенток с болевым синдромом, не отвечающих на терапию нестероидными противовоспалительными препаратами (НПВП) и/или комбинированными оральными контрацептивами (КОК) [4]. Диагностика заболевания нередко откладывается на срок от 7 до 12 лет, что может быть обусловлено временным клиническим улучшением на фоне эмпирической терапии, а также недостаточной онкологической настороженностью в отношении эндометриоза у пациенток подросткового возраста.
В отличие от осторожной российской стратегии, американские рекомендации (ACOG, NASPAG) подчеркивают высокую распространенность эндометриоза среди подростков с клиникой вторичной дисменореи. В этих документах лапароскопия рассматривается не только как диагностический, но и как полноценный лечебный метод, особенно в случаях, когда болевой синдром сохраняется на фоне терапии первой линии2 [2].
Кроме того, в клинической практике США рекомендуется одновременная установка левоноргестрелвысвобождающей внутриматочной системы (ЛНГ-ВМС) при лапароскопии, что позволяет достичь пролонгированного анальгетического эффекта и снизить частоту рецидивов болевого синдрома [2].
Медикаментозное лечение: точки соприкосновения и различия
В настоящее время как в российской, так и в зарубежной клинической практике первым этапом лечения первичной дисменореи остается назначение НПВП. Их рекомендуется принимать за 1–2 дня до предполагаемого начала менструации и продолжать в первые дни кровотечения. Такой подход позволяет снизить интенсивность болевого синдрома за счет уменьшения синтеза простагландинов и, как следствие, сократительной активности миометрия1 [2, 3, 5].
Если НПВП оказываются неэффективными или имеются противопоказания к их применению, следующим этапом терапии становится назначение гормональных препаратов. В этом случае используются КОК, прогестагены и ЛНГ-ВМС. Однако в российской практике использование ЛНГ-ВМС и имплантов в подростковом возрасте по-прежнему ограничено (только по достижении 18 лет). Это связано не только с возрастными особенностями, но и с нормативными и социальными факторами. Кроме того, агонисты гонадотропин-рилизинг-гормона, хотя и эффективны, не рекомендуются для рутинного применения у подростков из-за риска побочных эффектов, включая влияние на формирование костной массы1.
В американских рекомендациях (ACOG) подход к терапии первичной дисменореи менее консервативен. Гормональные препараты рассматриваются как часть терапии первой линии, особенно если НПВП не дают нужного эффекта или противопоказаны [2]. Также подчеркивается, что использование опиоидных анальгетиков при дисменорее не рекомендуется и допустимо лишь в исключительных случаях, под строгим наблюдением мультидисциплинарной команды [2].

Немедикаментозные и альтернативные методы: вспомогательная, но значимая роль
В последние годы наблюдается устойчивый рост интереса к немедикаментозным подходам в лечении дисменореи, особенно среди подростков, которые зачастую стремятся избежать длительного применения гормональных препаратов и ищут альтернативные, более щадящие способы облегчения болевого синдрома. Такая тенденция обусловлена как повышенным вниманием к качеству жизни молодых пациенток, так и желанием минимизировать возможные побочные эффекты медикаментозной терапии. Российские клинические рекомендации (2024) отмечают, что подобные методы могут рассматриваться как вспомогательные, особенно с учетом их хорошей переносимости и положительного психоэмоционального восприятия со стороны пациенток и их семей1.
К наиболее часто применяемым немедикаментозным средствам, направленным на снижение выраженности болевого синдрома, относятся:
-
тепловое воздействие — использование местного тепла, например грелки на область живота, способствующего расслаблению гладкой мускулатуры матки и улучшению кровотока, что может уменьшать интенсивность боли;
-
регулярная умеренная физическая активность, включая легкие аэробные нагрузки, что способствует выработке эндорфинов и улучшению общего самочувствия;
-
массаж и различные методы телесно-ориентированной терапии, включая техники релаксации, позволяющие снижать уровень мышечного напряжения и эмоционального стресса;
-
психоэмоциональная поддержка как со стороны семьи, так и со стороны специалистов (психологов, педагогов), имеющая особое значение в подростковом возрасте и способствующая формированию адаптивных стратегий совладания с болью.
В международной практике подход к немедикаментозной терапии носит более систематизированный характер. Так, согласно метаанализу M. Najaf Najafi et al. [6], определенные методы ароматерапии, в частности с применением эфирных масел лаванды, розы и перечной мяты, а также массаж с использованием этих масел, статистически значимо снижали интенсивность болевого синдрома при дисменорее (SMD=-0,915, p<0,001). Эти методы приобретают все большую популярность благодаря своей доступности, безопасности и отсутствию системного воздействия на организм.
Подтвердил эффективность немедикаментозных стратегий и сетевой метаанализ, выполненный M. Armour et al. [7], в который были включены данные 29 рандомизированных контролируемых исследований. В нем отмечено, что релаксационные упражнения, включая прогрессивную мышечную релаксацию и дыхательные практики, показали наибольшее снижение болевого синдрома уже через 4–8 нед. регулярной практики, превосходя при этом эффект от аэробных и силовых тренировок.
Несмотря на многообещающие данные, в настоящее время ни российские, ни международные клинические рекомендации не рассматривают немедикаментозные методы как самостоятельную терапию первой линии. Тем не менее их включение в комплексное ведение пациенток с дисменореей может способствовать повышению общей удовлетворенности лечением, снижению уровня тревожности и, в ряде случаев, уменьшению потребности в применении анальгетиков и гормональных средств [8].
Психосоциальные аспекты и мультидисциплинарный подход
В российской клинической практике психоэмоциональная поддержка признается важным компонентом ведения пациенток с хроническим болевым синдромом, в том числе при выраженной дисменорее и тазовой боли. Особенно это актуально в подростковом возрасте, когда эмоциональная нестабильность, влияние социальной среды и отношение к телу играют значимую роль в восприятии и выраженности болевых ощущений. Тем не менее на сегодняшний день в большинстве учреждений отсутствуют четко структурированные алгоритмы, направленные на систематическую оценку уровня тревожности, внутрисемейного стресса, эмоционального реагирования на симптомы и степени приверженности назначенному лечению. Направление к психологу, как правило, рассматривается только в случае резистентности к терапии, наличия длительного дистресса или признаков нарушения социальной адаптации1. В отличие от этого современные рекомендации ACOG и NASPAG акцентируют внимание на необходимости интеграции мультидисциплинарного подхода уже на самых ранних этапах наблюдения подростков с жалобами на дисменорею или хроническую тазовую боль. Такой подход направлен не только на эффективное купирование симптомов, но и на профилактику их хронизации и негативного влияния на качество жизни пациентки2 [2].
Врачам первичного звена и гинекологам рекомендуется в ходе консультирования оценивать широкий спектр факторов, которые могут оказывать влияние на эффективность лечения и восприятие пациенткой своих симптомов, в том числе:
-
уровень социальной и семейной поддержки;
-
возможные барьеры к приему гормональных препаратов (включая страх побочных эффектов, давление со стороны родителей, религиозные или культурные убеждения);
-
наличие признаков тревожных или депрессивных состояний;
-
страх, стыд или выраженное беспокойство перед гинекологическим осмотром.
Отдельно подчеркивается важность участия школьного психолога, педиатра или другого авторитетного взрослого в обсуждении плана лечения. Их участие может значительно повысить приверженность терапии и снизить сопротивление со стороны самой пациентки или ее родителей. Такой всесторонний подход способствует формированию доверительных отношений между врачом и пациенткой, улучшению эмоционального фона и, как следствие, более эффективному контролю болевого синдрома. Кроме того, он позволяет минимизировать риск хронизации болей и социальной дезадаптации, что особенно актуально в период становления личности и социальной идентичности подростка (см. таблицу).
Заключение
Дисменорея — сложное междисциплинарное состояние, требующее индивидуализированного подхода как в подростковой, так и во взрослой гинекологии. Российские клинические рекомендации предлагают выверенный, поэтапный алгоритм диагностики и лечения, который включает обязательное инструментальное обследование до начала медикаментозной терапии, особое внимание к органическим причинам боли, а также постепенное расширение терапии по мере неэффективности первой линии.
Международные подходы, в частности ACOG и NASPAG, ориентированы на более раннее начало эмпирического лечения, активное вовлечение мультидисциплинарной команды и широкое применение доказательных немедикаментозных стратегий.
Объединение сильных сторон обоих подходов — клинической осторожности и диагностической строгости российской школы с пациентоориентированной гибкостью международных алгоритмов — способно обеспечить оптимальное ведение пациенток с дисменореей как в подростковом, так и во взрослом возрасте.
1Министерство здравоохранения Российской Федерации. Клинические рекомендации: Дисменорея. 2024. (Электронный ресурс.). URL: https://cr.minzdrav.gov.ru/view-cr/833_1 (дата обращения:19.06.25).
2North American Society for Pediatric and Adolescent Gynecology (NASPAG) Clinical Recommendations. (Electronic resource.) https://www.naspag.org/clinical-consensus-guidelines (access date:20.06.2025).
Сведения об авторах:
Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии Института хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0002-7830-2290
Казиева Милана Давудовна — ассистент кафедры акушерства и гинекологии Института хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0009-0004-2567-6215
Нариманова Метанат Рафиг кызы — к.м.н., доцент кафедры акушерства и гинекологии Института хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0003-0677-2952
Контактная информация: Нариманова Метанат Рафиг кызы, e-mail: safarovametanat@yandex.ru
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 23.06.2025.
Поступила после рецензирования 16.07.2025.
Принята в печать 08.08.2025.